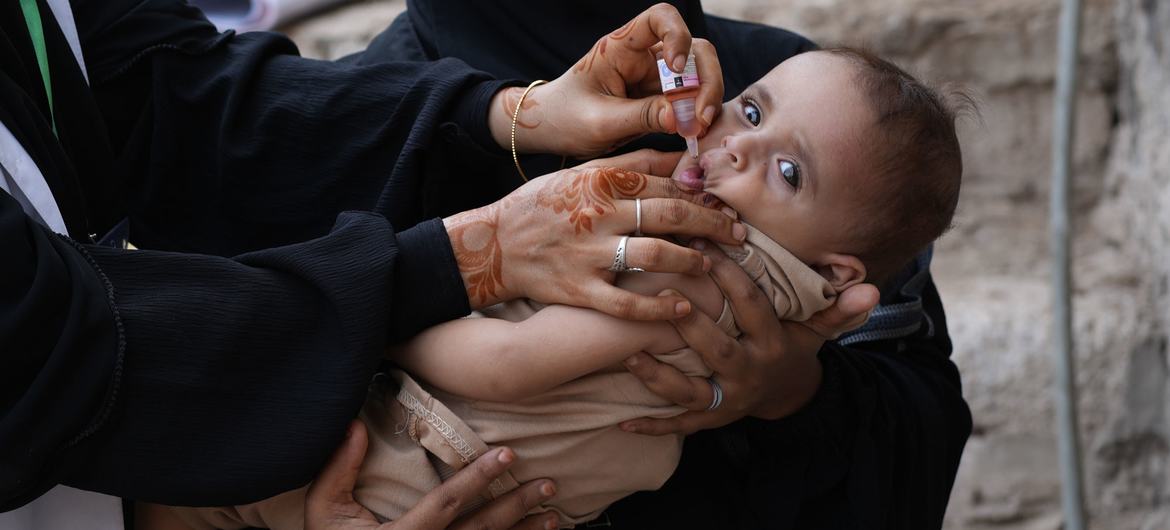
Com o avanço da vacinação contra a COVID-19 no Brasil, semana a semana são registradas quedas nas quantidades de óbitos, novos casos e internações decorrentes do coronavírus.
No entanto, notícias sobre os efeitos adversos das vacinas e de mortes de pessoas já vacinadas ainda provocam receios em parte da população. Por isso, O SÃO PAULO apresenta um painel informativo para esclarecer as dúvidas mais recorrentes.

Está suspensa a vacinação para adolescentes?
Não. A suspensão da vacinação para pessoas entre 12 e 17 anos sem comorbidades foi recomendada pelo Ministério da Saúde no dia 15, mas a pasta reconsiderou a decisão na quarta-feira, 22. Assim, adolescentes com o seu comorbidades devem ser vacinados em todo o país. Quando optou por suspender a vacinação, o Ministério argumentou que este público, no geral, quando se contagia, tem evolução benigna da doença, que os benefícios da imunização de adolescentes sem comorbidades ainda não estão claramente definidos, posição que foi criticada por especialistas em Saúde, tanto que a maioria dos estados decidiu prosseguir com a vacinação ainda na semana passada, utilizando o imunizante da Pfizer/Biontech, o único autorizado pela Agência Nacional de Vigilância Sanitária (Anvisa) para este público.
Os adolescentes que já se vacinaram correm algum risco?
Diferentes autoridades em Saúde, entre as quais a OMS, asseguram que não. No entanto, no dia 15 surgiu a informação de que uma adolescente de 16 anos morreu no estado de São Paulo após ter recebido a vacina da Pfizer. No dia 17, a Secretaria de Estado da Saúde, após análises técnicas, refutou essa possibilidade, ao afirmar que a causa provável do óbito foi a evolução da doença autoimune Púrpura Trombótica Trombocitopênica (PPT) – trombose, sem relação com a aplicação da vacina. Ainda na semana passada, a Anvisa já se reuniu com a Pfizer e na quarta-feira, 22, enfatizou que não houve qualquer relação do óbito com a vacinação. Em nota, no dia 16, a agência reafirmou que até o momento, para todas as faixas etárias, “os benefícios da vacinação excedem significativamente os seus potenciais riscos”. Dias depois, o Ministério da Saúde chegou à mesma conclusão.
Também a Sociedade Brasileira de Pediatria (SBP) lembrou que crianças e adolescentes não estão imunes a desenvolver formas graves da COVID-19, devendo, assim, ser vacinadas, e recordou que o evento adverso mais grave identificado já verificado em quem recebeu o imunizante da Pfizer no Reino Unido e nos Estados Unidos foi a miocardite/pericardite. “A maioria dos casos ocorreu em adolescentes do sexo masculino maiores de 16 anos e adultos jovens com menos de 30 anos de idade, mais frequentemente após a 2a dose da vacina. A maioria dos pacientes respondeu bem ao tratamento com rápida recuperação”, consta na nota da SBP.
Quais os efeitos adversos mais comuns?
A OMS indica que os efeitos adversos, na maioria – “reações da vacina” –, são leves e moderados, tais como febre, dor no local da aplicação, dores musculares, fadiga, dor de cabeça, calafrios ou diarreia: “São sinais de que o sistema imunológico do corpo está respondendo à vacina, especificamente o antígeno (uma substância que desencadeia uma resposta imunológica), e está se preparando para combater o vírus. Esses efeitos colaterais geralmente desaparecem por conta própria depois de alguns dias”.
Alguma ‘reação’ da vacina pode levar alguém à morte?
Embora cada organismo reaja de um modo à vacinação, raríssimos são os registros de efeitos colaterais graves – como reações alérgicas ou anafilaxia (hipersensibilidade à vacina), mas estes, quando ocorrem, se dão geralmente em poucos minutos após a aplicação, de modo que um manejo clínico de emergência é capaz de evitar óbitos. A OMS lembra, ainda, que nenhuma das vacinas aprovadas contém o vírus vivo, assim, ninguém irá adoecer com a COVID-19 por ter se vacinado.
E por que pessoas já vacinadas ainda podem se infectar?
A imunização completa contra a COVID-19 só ocorre duas semanas após a pessoa ter recebido a 2a dose ou a vacina de dose única (no Brasil, apenas a da Janssen). Assim, conforme explica a OMS, “é possível que uma pessoa possa estar infectada com SARS-CoV-2 pouco antes ou depois da vacinação e ainda ficar doente com COVID-19. Isso porque a vacina ainda não teve tempo suficiente para fornecer proteção”.
E mesmo alguém com o ciclo de imunização completo pode se contagiar com o coronavírus e transmitir o vírus, pois a vacina não impede o contágio, mas, sim, que a doença não evolua para quadros graves. “A função da vacina é evitar que você morra da doença. Contágio pode ocorrer, mas as formas da doença serão leves ou moderadas. Bom seria se a vacina evitasse que a pessoa se infectasse, mas uma vacina assim não existe para doença alguma. A imunização não é um ato que interessa só para você, mas também à sua família, bairro e comunidade”, comenta o infectologista Jamal Suleiman, do Instituto de Infectologia Emílio Ribas.
A intercambialidade de vacinas traz algum risco?

Em razão da falta de imunizantes da AstraZeneca na primeira quinzena deste mês, o Ministério da Saúde autorizou a intercambialidade de vacinas: assim, quem recebeu a 1a dose da AstraZeneca pôde receber como 2a dose o imunizante da Pfizer. Com a liberação de novos lotes de vacinas pela Fiocruz na última semana, a intercambialidade deixará de ser adotada.
Essa “mistura de vacinas” não representa qualquer risco para a pessoa que as receber, mas a OMS recomenda que tal expediente só seja adotado em situações excepcionais. Em uma nota técnica do mês de julho, a Sociedade Brasileira de Imunizações (SBIm) apontou que “considerando que todas as vacinas COVID-19 objetivam a indução de resposta imune contra o mesmo antígeno, a proteína Spike (proteína S) do vírus SARS-CoV-2, é esperado que uma segunda dose de outra vacina seja capaz de induzir uma amplificação da resposta imune, sendo que a intercambialidade de vacinas está fundamentada nos princípios básicos da imunologia e já é descrita com outras vacinas. Com base neste conceito, alguns países adotaram a possibilidade de esquemas de intercambialidade de vacinas para situações específicas, como Alemanha, França, Suécia, Finlândia, Dinamarca e Noruega”.

Algumas das vacinas foram produzidas de modo antiético?
Esta tem sido uma dúvida recorrente entre os cristãos, pois na etapa de desenvolvimento de dois dos imunizantes se utilizou linhagens celulares de um feto: na Oxford/AstraZeneca, a célula na qual o vírus foi introduzido era de um feto abortado em 1973; e, no da Janssen, fez-se uso de uma célula de um feto de 18 semanas, morto em 1985. Em dezembro do ano passado, a Congregação para a Doutrina da Fé declarou ser moralmente aceitável o uso de todas as vacinas contra a COVID-19 que tenham usado linhas celulares de fetos abortados há vários anos no seu processo de pesquisa e produção, e quem com elas for imunizado não cooperará para a prática do aborto.
A Congregação enfatiza, no entanto, que “o uso lícito de tais vacinas não requer e não deve de modo algum implicar a aprovação moral da utilização de linhas celulares de fetos abortados. Portanto, pede-se tanto às empresas farmacêuticas quanto às agências de saúde governamentais que produzam, aprovem, distribuam e ofereçam vacinas eticamente aceitáveis que não criem problemas de consciência”, ressaltou, indicando, ainda, que pessoas que por razões de consciência se recusarem a receber vacinas produzidas em células de fetos abortados, devem “tomar medidas para evitar, por outros meios profiláticos e comportamentos apropriados, se tornar veículos de transmissão do agente infeccioso”.
Fontes: Agência Brasil, G1, Anvisa, SBIm, Vatican News e revista Exame